RODILLA
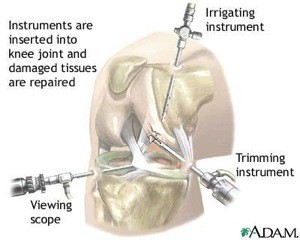
Artroscopia de rodilla.
La rodilla es una articulación que está formada por 3 huesos: la parte inferior del fémur, la parte superior de la tibia, y la rótula. Las superficies articulares de estos huesos están recubiertas por una capa de tejido gelatinoso denominado CARTÍLAGO, a través del cual patinan estas superficies para dar el movimiento de flexión y extensión de la rodilla.
Para hacer congruentes las superficies articulares del fémur (superficie esférica) y la tibia (superficie plana) hay los MENISCOS, en número de 2: el menisco interno y el menisco externo.
Para dar estabilidad a la articulación de la rodilla hay básicamente 4 LIGAMENTOS:
- 2 laterales: interno y externo, situados a ambos lados de la rodilla.
- 2 cruzados: anterior y posterior, situados en la parte central de la rodilla.
Preparación para la artroscopia
Previamente a la intervención el médico habrá revisado las pruebas denominadas pre-operatorias (análisis de sangre, RX tórax y ECG) a fin de descartar cualquier alteración que comporte un riesgo añadido al procedimiento anestésico y quirúrgico.
Aproximadamente 6 horas antes de la intervención el paciente habrá de estar en ayunas (no podrá comer ni beber), e ingresará en el Hospital 2-3 horas antes de la intervención.
La artroscopia
En las artroscopias de rodilla, el tipo de anestesia que se utiliza con más frecuencia es la anestesia raquídea, que permite tener las piernas dormidas durante la intervención, pero el paciente está despierto, por lo que, si así lo desea, puede seguir la intervención por el monitor de TV, al mismo tiempo que el cirujano le explica todo lo que en aquel preciso momento está realizando.
A través de una primera pequeña incisión, introducimos una cánula en la articulación, y llenamos ésta de suero. Por una segunda pequeña incisión, introducimos el aparato llamado artroscopio, e iniciamos la visualización de la articulación.
Las patologías de la rodilla que se pueden tratar por artroscopia son:
1- Las roturas de los meniscos: Los meniscos son unas estructuras de consistencia cartilaginosa que, en un número de 2, están situados entre el fémur i la tibia. Los meniscos tienen forma de media luna, y la localización más frecuente de la rotura es a nivel de su cuerno posterior. Cuando hay una rotura, el fragmento de menisco roto provoca que la articulación no trabaje correctamente, por lo que, mediante la artroscopia y los instrumentos adecuados, es recortará el fragmento roto, dejando el resto de menisco sano en su lugar.
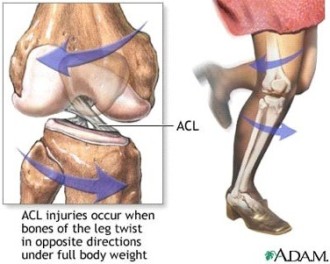
2- Las roturas de los ligamentos cruzados: Con diferencia, la rotura más frecuente es la del ligamento cruzado anterior. Este se rompe con el movimiento en el que el pie se queda fijo y el cuerpo gira sobre el eje de la rodilla. Este movimiento es muy típico en la práctica del esquí y del fútbol.
Cuando el ligamento cruzado anterior se rompe, no tiene capacidad de reparación, por lo que la rodilla inicia un cuadro de inestabilidad, es decir, tiene un movimiento anómalo hacia adelante que el paciente nota como fallos. Si la lesión no se repara, este movimiento anómalo acaba afectando a los meniscos (que se acaban rompiendo), y más adelante el cartílago, que inicia un proceso de degeneración, momento en el que las lesiones ya no son reparables.
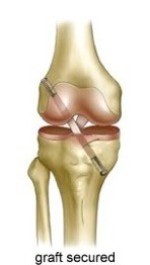
Por tanto, hoy en día está ampliamente comprobado que para evitar el inicio de este proceso degenerativo, se ha de reparar la lesión del ligamento cruzado anterior. Pero como que éste no tiene capacidad de reparación, se ha de sustituir por una estructura que esté en la misma posición y haga la misma función la rodilla que la del ligamento cruzado anterior lesionado. Es por eso que se utilizan las denominadas PLASTIAS. Básicamente las obtenemos del propio paciente, y de 2 localizaciones: del tendón rotular de la rodilla (plastia tipo Hueso-Tendón-Hueso) o de los tendones de los músculos semitendinoso y recto interno (plastia tipo Isquiotibial), situados en la cara posterior del muslo. El uso de una u otra depende de la preferencia del cirujano y de las peticiones del paciente (por ejemplo, según el deporte que practica).
La plastia se coloca a través de la artroscopia en la misma posición anatómica que el ligamento cruzado anterior original, y se fija a nivel del fémur y de la tibia con los denominados sistemas de fijación, que son diferentes según el tipo de plastia utilizado. Estos sistemas de fijación quedan situados en el interior del hueso, y no se habrán de retirar más adelante, ya que no producirán ningún tipo de molestia.
La rotura del ligamento cruzado posterior se tolera mucho mejor con una pauta correcta de recuperación (no suele haber la sensación de fallo por parte del paciente). Solo optaremos por el tratamiento quirúrgico si hay presencia de fallos, y se hará el mismo procedimiento que en el ligamento cruzado anterior: substitución del ligamento original por una plastia.
3- Presencia de cuerpos libres articulares: Provienen del cartílago, y su presencia puede ser debida a un traumatismo (fractura osteocondral) o bien por procesos degenerativos.
4- Determinados tipos de fracturas: En fracturas básicamente de las superficies tíbiales podemos ayudarnos de la artroscopia para poner en su sitio los fragmentos y fijarlos con tornillos de osteosíntesis.
Los RIESGOS de la artroscopia de rodilla son los siguientes:
- Riesgos
Anestésicos:
Pueden presentar reacciones alérgicas a los medicamentos utilizados durante el procedimiento anestésico, problemas respiratorios, problemas cardiovasculares. Para evitar en gran medida este tipo de complicaciones se solicita previamente a la intervención las pruebas denominadas preoperatorio (tal como se ha comentado anteriormente).
- Problemas Circulatorios:
Flebitis, trombosis, … Para evitarlo, durante unos días después de la artroscopia se administra una medicación por vía subcutánea (heparina de alto peso molecular), que tiene el efecto de esclarecer en un pequeño grado la sangre, de manera que el riesgo de sufrir este tipo de complicación disminuye en gran medida, pero no desaparece del todo.
- Presencia de Rigidez
Articular:
Después de la artroscopia, la rodilla puede reaccionar provocando que los tejidos internos se inflamen y se endurezcan, disminuyendo rápidamente la movilidad articular. Con las técnicas que se utilizan actualmente la movilidad de la rodilla es prácticamente inmediata después de la intervención, de manera que la presencia de rigidez articular es cada vez menos frecuente.
- Infección articular:
La incidencia es menos frecuente que en la cirugía abierta. Aparece a los 7-10 días después de la intervención, y requiere efectuar limpiezas quirúrgicas en la rodilla combinadas con un tratamiento antibiótico endovenoso.
- No desaparición completa de los
síntomas:
Sobretodo en artroscopias practicadas en rodillas degenerativas.
PERÍODO POSTOPERATORIO:
Para las cirugías poco complejas (roturas meniscales, patologías cartilaginosas) a las 6 horas de la intervención ya iniciamos la movilización de la rodilla, y el paciente puede iniciar la deambulación (sin ningún tipo de inmovilización, solo un vendaje simple para proteger las heridas), aunque en algunos casos pueda requerir de la ayuda de una muleta para disminuir el dolor. El paciente es dado de alta del Hospital en las primeras 24 horas después de la intervención, y a los pocos días puede iniciar una vida prácticamente normal (excepto en la realización de actividad deportiva, en que habrá de esperarse entre 2 y 4 semanas según el tipo de patología).
En los procedimientos más complejos (roturas de ligamentos cruzados) no es hasta las 36-48 horas que iniciamos los movimientos de flexión y extensión de la rodilla, y a los 2 días de la operación el paciente sala de alta del Hospital andando, ayudado de 2 muletas y apoyando la pierna operada en el suelo, portando en la mayoría de casos un dispositivo inmovilizador de la rodilla en extensión completa. A las 4 semanas el paciente ya anda con normalidad (sin muletas), con un movimiento de flexión y extensión de la rodilla completo, y a los 3 meses finaliza la pauta de recuperación, pudiendo el paciente iniciar determinadas actividades deportivas (carrera continua, bicicleta y natación). No será hasta los 6 meses que podrá realizar cualquier tipo de deporte (fútbol, baloncesto, esquí, tenis...).